Sie verlassen jetzt www.amgencare.de und betreten
eine externe Website. Amgen ist nicht verantwortlich
für den Inhalt der Website eines Dritten und
übernimmt diesen Inhalt nicht in diese Website.
Wahrscheinlich etwas Falsches gegessen oder zu viel Stress – das wird meist Ihr erster Gedanke gewesen sein. Verständlich, denn wer denkt dabei schon gleich an eine Erkrankung wie Morbus Crohn? Und doch fängt sie häufig genau so an. Was genau Morbus Crohn ist, was die Diagnose für Ihr Leben bedeuten kann und vor allem, was Sie und Ihre Ärzt:innen dagegen tun können, soll hier Thema sein.
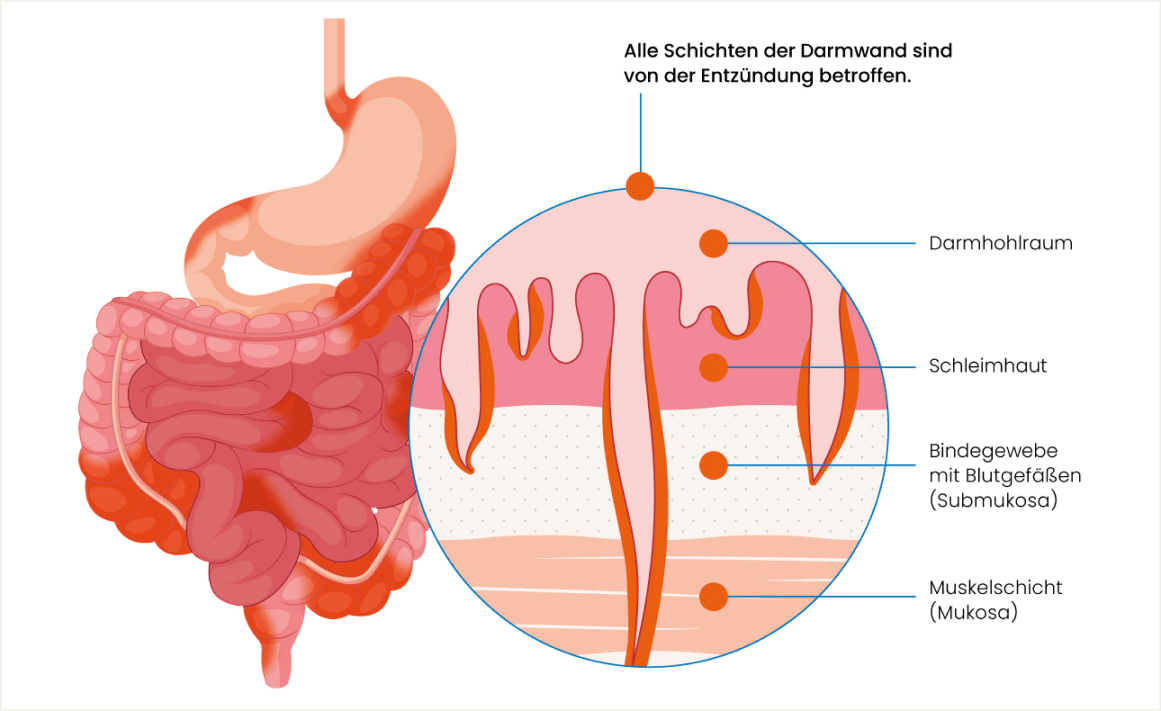
Während Morbus Crohn früher als klassische Autoimmunerkrankung galt, gehen Mediziner:innen heute davon aus, dass sowohl bei Morbus Crohn als auch bei Colitis ulcerosa unter anderem eine komplexe Barrierestörung der Darmschleimhaut vorliegt. Das bedeutet, die Schutzfunktion der Darmschleimhaut versagt, Bakterien und Fremdstoffe können die Darmwand durchdringen, das Immunsystem reagiert darauf – allerdings in überschießender Weise – und die Entzündung entsteht. Bei Morbus Crohn dringt die Entzündung auch in tiefere Schichten der Darmwand vor, während bei Colitis ulcerosa nur die oberflächliche Schleimhautschicht betroffen ist.
Gerade junge Menschen stellen sich vermutlich sofort die Frage, warum es ausgerechnet sie getroffen hat. Und eine ganz klare Antwort kann auch die Wissenschaft noch nicht liefern. Aber: Einigkeit besteht in der Annahme, dass mehrere Faktoren eine Rolle bei der Entstehung von Morbus Crohn spielen können.
Diskutiert wird das Zusammenspiel von:
Morbus Crohn beginnt oft langsam und kann sich individuell sehr unterschiedlich äußern. Manche Menschen verspüren nur leichte Symptome, andere wiederum leiden unter starken Beschwerden. Da die Entzündungsprozesse häufig in Schüben verlaufen, können die Symptome eine Zeit lang bestehen und nach einem Schub wieder verschwinden.
Häufige Krankheitszeichen sind:


Auch wenn Morbus Crohn hauptsächlich den Verdauungstrakt angreift, hat etwa die Hälfte der Betroffenen gelegentlich Gelenkschmerzen, die nicht mit den Schüben in Verbindung stehen müssen. Auch Rückenschmerzen, Entzündungen der Haut oder Augen oder chronische Erschöpfungszustände (Fatigue) kommen vor.
Morbus Crohn ist eine chronisch-entzündliche Erkrankung. Das bedeutet, dass die Entzündungsprozesse in Ihrem Verdauungstrakt mal mehr, mal weniger stark ausgeprägt sind und Sie diese auch nicht immer bemerken.
Zu den unangenehmen Folgen gehören dann Verengungen (Stenosen), Eitereinschlüsse (Abzesse) oder die Bildung von entzündlichen Verbindungsgängen zwischen Darm und anderen Organen (Fisteln).

Menschen mit CED haben ein erhöhtes Darmkrebsrisiko. Regelmäßige Vorsorgeuntersuchungen (Darmspiegelungen) erhalten dadurch eine noch größere Bedeutung. Gute Vorsorge zusammen mit einer auf Ihren Bedarf abgestimmten Therapie können dieses Risiko jedoch verringern!

Anders als vielleicht vermutet, sind CED keine typischen Erkrankungen des Alters. Sehr häufig beginnt die Erkrankung in jungen Jahren, das heißt zwischen 15 und 35 Jahren. Pro Jahr kommen bei Morbus Crohn etwa 4.000 Neuerkrankungen dazu. Davon sind etwa ein Viertel Menschen, die jünger als 18 sind. Aber auch ältere Menschen können erkranken.
Schätzungen verschiedener Studien zufolge leben zurzeit etwa 250.000 Menschen in Deutschland, die an Morbus Crohn erkrankt sind – Tendenz steigend.
Die wichtigste Information zuerst: Auch wenn Morbus Crohn bisher noch nicht heilbar ist, so gibt es eine große Auswahl an Arzneimitteln und weitere Therapieoptionen, die Ihre Beschwerden lindern und mögliche Verschlimmerungen oder Komplikationen der Erkrankung wirkungsvoll verhindern können. Ihre Ärztin bzw. Ihr Arzt wird die Therapieplanung im Vorfeld mit Ihnen besprechen.
Maßgeblich für die Auswahl der Therapieoptionen ist dabei,
Das bedeutet: Die Therapie wird individuell auf Ihre Bedürfnisse abgestimmt.
Zielsetzung der Therapie
Ihre Ärztin bzw. Ihr Arzt wird vor allem versuchen, den Entzündungsprozess in Ihrem Darm frühzeitig zu stoppen und eine Abheilung der Darmschleimhaut zu erreichen.
Das Ziel ist dabei,
Dies sind die Behandlungsmöglichkeiten
Die folgenden Arzneimittel werden je nach Schwere Ihrer Erkrankung einzeln oder in Kombination eingesetzt. Darüber hinaus gibt es die Möglichkeit operativer Eingriffe für bestimmte Situationen.
Welches Arzneimittel wird wann eingesetzt?
5-ASA-Präparate wie beispielsweise Mesazalin, wirken entzündungshemmend, Einsatz bei leichten Schüben, manchmal auch längerfristig
oder
leichtes Kortisonpräparat,wie Budesonid, Einsatz im akuten Schub, wirkt vor allem im Darm, entzündungshemmend, weniger Nebenwirkungen als andere Kortisonpräparate.
Stärkeres Kortisonpräparat, wie Prednisolon, Einsatz im akuten Schub, wirkt im gesamten Körper, Nebenwirkungen stärker als bei Budesonid
Sind 5-ASA-Präparate und/oder Kortison-Präparate nicht erfolgreich, werden stärker wirksame Immunsuppressiva, wie beispielsweise Azathioprin, 6-Mercaptopurin oder Methotrexat, eingesetzt. Diese greifen in die Reaktion des Immunsystems ein und regeln dessen Aktivität herunter bzw. unterdrücken es. Einsatz auch als Langzeitbehandlung möglich.
Einsatz von Biologika bei schweren Schüben oder als Langzeitbehandlung wie z. B.:
TNF-alpha-Hemmer (z. B. Infliximab, Adalimumab),
Interleukin-12-und-23-Hemmer (z. B. Ustekinumab),
Integrin-Hemmer (z. B. Vedolizumab).
Durchführung operativer Eingriffe, wenn z. B.: Stenosen, Abszesse oder Fisteln behandelt werden müssen. Gelegentlich werden auch einzelne Darmabschnitte entfernt.



Lesen Sie, schauen Sie, hören Sie – alles, was Sie über Ihre Erkrankung in Erfahrung bringen können. Informierte Patient:innen können besser auf Augenhöhe mit ihren Behandler:innen sprechen und Therapieentscheidungen bewusster mittragen, Probleme aktiver angehen, selbstbewusst und offen mit der Erkrankung umgehen.
Darm und Gehirn sind eng miteinander verbunden. Stress kann sich über diesen Weg direkt auf den Darm auswirken, Symptome verstärken, möglicherweise sogar Schübe auslösen. Finden Sie für sich selbst einen Weg, besser mit dem Stress des Alltags umzugehen. Nur ein paar Ideen: Sport, Tanzen, mit Freunden treffen, Entspannungstechniken, Musik hören usw.
Finden Sie andere Menschen, die an einer CED erkrankt sind. Suchen Sie den Austausch über das Internet, soziale Medien, Selbsthilfegruppen. Denn: Keiner versteht die Sorgen und Nöte, die manchmal mit einer chronischen Erkrankung verbunden sind, so gut, wie jemand, der oder die selbst davon betroffen ist.
Es existiert keine spezielle Diät, die für alle Menschen mit Morbus Crohn gut funktioniert – ähnlich wie bei Colitis ulcerosa. Probieren Sie aus, was Ihnen guttut und was Sie weniger gut vertragen.
Achten Sie dabei auf ein paar Dinge und haben Sie trotzdem Freude am Essen:
Referenzen
Fotos alle www.istockphoto.com: Viktor Cvetkovic; DaniloAndjus; Drazen Zigic; Todor Tsvetkov